Ipertensione: 7 Verità Controintuitive che Sfidano le Vecchie Credenze
Introduzione
L’ipertensione, o pressione alta, è una delle condizioni mediche più diffuse al mondo. Quasi tutti conosciamo qualcuno che ne soffre, o ne soffriamo noi stessi. Eppure, nonostante la sua diffusione, è un argomento circondato da una sorprendente quantità di false credenze, informazioni superate e “sentito dire” che possono essere più dannosi che utili. Molte convinzioni radicate, sia tra i pazienti che talvolta nella pratica clinica, non riflettono più le evidenze scientifiche più recenti.
Fortunatamente, la scienza non si ferma mai. Le nuove linee guida pubblicate nel 2023 dalla Società Europea di Ipertensione (ESH) rappresentano un punto di svolta, offrendo spunti sorprendenti che mettono in discussione il nostro approccio tradizionale alla salute cardiovascolare. Questo importante documento non si limita a confermare ciò che già sapevamo, ma introduce nuove prospettive che possono cambiare radicalmente la gestione quotidiana della pressione sanguigna.
Questi sette punti non sono semplici curiosità, ma tessere di un mosaico che sta cambiando il nostro modo di vedere la pressione alta: da una condizione definita da un singolo numero misurato in ambulatorio, a una realtà dinamica che vive con noi 24 ore su 24, influenzata da farmaci insospettabili, dal nostro sonno e da abitudini che credevamo salutari.
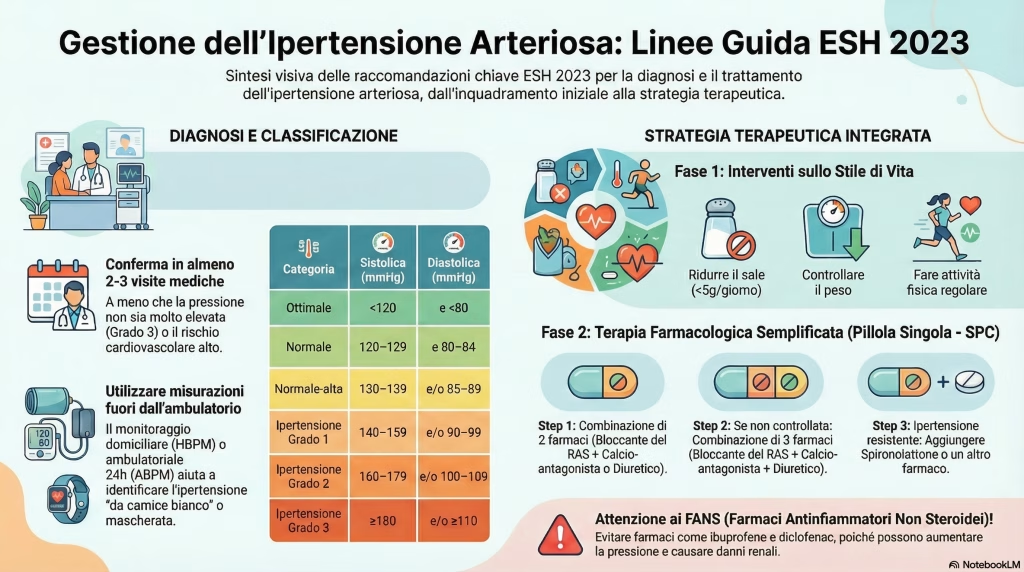
1. Attenzione a quell’antidolorifico: il rischio nascosto dei FANS
Quante volte abbiamo preso un antidolorifico da banco per un mal di testa o un dolore muscolare senza pensarci due volte? Farmaci come l’ibuprofene sono onnipresenti, ma le nuove linee guida lanciano un avvertimento molto chiaro per chi soffre di ipertensione. I Farmaci Antinfiammatori Non Steroidei (FANS) non sono innocui come sembrano.
Questi farmaci possono aumentare la pressione sanguigna e, cosa ancora più importante, compromettere l’efficacia delle terapie antipertensive. Il meccanismo è complesso: i FANS inibiscono le cicloossigenasi (COX-1 e 2), enzimi che portano a una riduzione dell’escrezione di sodio e a un aumento della resistenza vascolare sistemica, fattori che contribuiscono direttamente all’innalzamento della pressione. L’avvertimento è ancora più serio per i pazienti che, oltre all’ipertensione, soffrono anche di insufficienza cardiaca o di malattia renale cronica. Le linee guida sono categoriche su questo punto.
Evitare i farmaci antinfiammatori non-steroidei (FANS) in pazienti affetti da ipertensione o insufficienza cardiaca o malattia renale cronica (CKD) da qualsiasi causa, compreso il diabete.
2. Il mito del “bicchiere che fa bene al cuore” è stato sfatato
Per anni abbiamo sentito dire che un consumo leggero o moderato di alcol, specialmente il vino rosso, potesse avere effetti protettivi sul cuore. Le nuove linee guida ESH 2023 demoliscono questa convinzione, etichettandola come un mito basato su dati fuorvianti.
Secondo gli esperti, il presunto effetto cardioprotettivo è in gran parte un’illusione statistica. Chi beve moderatamente tende spesso ad avere, nel complesso, uno stile di vita più sano rispetto agli astemi o ai forti bevitori, e sono questi “fattori confondenti” a spiegare il minor rischio cardiovascolare, non l’alcol in sé. Quando le analisi vengono corrette per tenere conto di questi fattori, il beneficio svanisce. Al contrario, recenti studi epidemiologici e genetici confermano che esiste una relazione continua e positiva tra il consumo di alcol e l’aumento della pressione sanguigna. La conclusione è netta e non lascia spazio a dubbi.
L’alcol non dovrebbe essere raccomandato per la prevenzione delle malattie cardiovascolari, poiché studi precedenti che collegavano un consumo moderato a un minor rischio cardiovascolare sono probabilmente viziati da fattori confondenti.
3. La tua pressione sanguigna mentre dormi è più importante di quella diurna
Siamo abituati a pensare alla pressione misurata nello studio del medico o durante le nostre attività quotidiane. Ma le nuove linee guida spostano l’attenzione su un momento che spesso trascuriamo: la notte. La pressione sanguigna durante il sonno si è rivelata un indicatore prognostico più potente di qualsiasi altra misurazione.
Normalmente, durante la notte la pressione dovrebbe scendere di almeno il 10% rispetto ai valori diurni (un fenomeno chiamato “dipping”). Tuttavia, alcune persone non presentano questo calo (“non-dipper”) o, ancora peggio, mostrano un aumento della pressione notturna (“reverse dipper”). Le ricerche hanno dimostrato che la pressione notturna è un predittore di eventi cardiovascolari e mortalità più affidabile non solo della pressione diurna, ma persino della media delle 24 ore. Anche una condizione nota come “ipertensione notturna isolata” (pressione normale di giorno ma alta di notte) è associata a un rischio significativamente maggiore.
Perché questa misurazione è così potente? Perché la pressione notturna riflette lo stato di riposo basale del sistema cardiovascolare, libero dagli stress fisici ed emotivi della giornata, offrendo una finestra più veritiera sul carico cronico a cui sono sottoposte le arterie. Questa scoperta è fondamentale perché ci insegna che una singola misurazione in ambulatorio non basta. Per avere un quadro completo e accurato del nostro rischio cardiovascolare, è essenziale valutare il profilo pressorio nell’arco delle 24 ore, ad esempio tramite un monitoraggio ambulatoriale (Holter pressorio o ABPM).
4. L’ipertensione “da camice bianco” non è così innocua come pensi
L’ipertensione “da camice bianco” (White-Coat Hypertension, WCH) è quella condizione in cui la pressione è alta solo nello studio del medico, ma torna normale nelle misurazioni a casa o durante il monitoraggio delle 24 ore. Per molto tempo è stata considerata una reazione emotiva e, in gran parte, innocua. Le nuove linee guida ci invitano a riconsiderare questa posizione.
Sebbene il rischio associato alla WCH sia inferiore a quello dell’ipertensione sostenuta (cioè sempre alta), non si tratta di una condizione del tutto benigna. Le evidenze scientifiche mostrano che le persone con ipertensione da camice bianco, rispetto a chi ha una pressione sempre normale, presentano:
- Maggiore attività del sistema nervoso adrenergico.
- Maggiore prevalenza di fattori di rischio metabolici.
- Danno d’organo asintomatico più frequente.
- Un rischio più elevato a lungo termine di sviluppare diabete e ipertensione sostenuta.
In altre parole, la WCH non è solo una reazione ansiosa momentanea, ma un segnale che il sistema cardiovascolare è già più ‘reattivo’ e a rischio, posizionando questi individui in una zona grigia tra la salute e la malattia conclamata. In conclusione, chi soffre di WCH non può semplicemente ignorare il problema. Questa condizione richiede interventi mirati sullo stile di vita e un attento e periodico monitoraggio nel tempo per intercettare precocemente un’eventuale evoluzione verso un’ipertensione conclamata.
5. L’aspirina a basso dosaggio non è per tutti: un’importante precisazione sulla prevenzione
L’aspirina a basso dosaggio è stata a lungo considerata un pilastro della prevenzione cardiovascolare. Tuttavia, il suo uso indiscriminato è potenzialmente pericoloso, e le nuove linee guida fanno una distinzione cruciale per i pazienti ipertesi.
La raccomandazione è inequivocabile: l’aspirina a basso dosaggio non è raccomandata per la prevenzione primaria nei pazienti con ipertensione. Per “prevenzione primaria” si intende l’uso del farmaco in persone che non hanno mai avuto un evento cardiovascolare come un infarto o un ictus. In questi soggetti, il rischio di sanguinamento associato all’aspirina non è bilanciato da un beneficio sufficiente a giustificarne l’assunzione.
Il discorso cambia completamente per la prevenzione secondaria. In questo caso, l’aspirina è fortemente raccomandata nei pazienti ipertesi che hanno già avuto un evento cardiovascolare. Questa distinzione è fondamentale per evitare un uso inappropriato del farmaco e garantire che venga prescritto solo quando i benefici superano chiaramente i rischi.
6. I beta-bloccanti causano depressione? Forse è ora di rivedere questa convinzione
I beta-bloccanti sono una classe di farmaci ampiamente utilizzata per trattare l’ipertensione e altre condizioni cardiache. Tuttavia, una convinzione molto diffusa, sia tra i pazienti che tra alcuni medici, è che possano causare depressione e altri effetti collaterali di natura psichiatrica. Questa percezione è una delle principali cause di scarsa aderenza alla terapia, con pazienti che interrompono un trattamento salvavita per paura di conseguenze sull’umore.
Le linee guida ESH 2023 portano una notizia sorprendente che potrebbe rassicurare milioni di persone. Una recente e vasta analisi scientifica ha riesaminato a fondo la questione, giungendo a una conclusione che ribalta la vecchia credenza.
Una recente e ampia meta-analisi ha indicato che l’uso di beta-bloccanti non è associato negativamente alla depressione o alla maggior parte degli altri eventi avversi di natura psichiatrica.
Questa nuova evidenza è estremamente importante. Sfatare questo mito può aiutare a migliorare il dialogo tra medico e paziente, rassicurare chi assume questi farmaci e aumentare l’aderenza a una terapia fondamentale per il controllo della pressione e la prevenzione degli eventi cardiovascolari.
7. Il legame sorprendente tra pressione e glaucoma: quando anche “troppo bassa” è un problema
Il glaucoma è una delle principali cause di cecità irreversibile al mondo. Sappiamo che la pressione alta può essere un fattore di rischio, ma le nuove linee guida rivelano una relazione molto più complessa e controintuitiva, dove anche una pressione troppo bassa può diventare un nemico per la nostra vista.
La relazione tra pressione sanguigna e glaucoma ad angolo aperto (la forma più comune) segue una “curva a J”. Questo significa che sia la pressione sanguigna troppo alta sia quella troppo bassa sono state identificate come fattori di rischio. Il pericolo più insidioso, però, si nasconde durante la notte. Un calo eccessivo della pressione durante il sonno, noto come “extreme dipping”, è stato fortemente correlato alla progressione del danno al campo visivo nei pazienti con glaucoma. Questo accade perché una pressione troppo bassa può ridurre la perfusione del nervo ottico, causandone un danno ischemico.
Da questa scoperta deriva un’indicazione pratica molto importante contenuta nelle linee guida: nei pazienti con glaucoma, la somministrazione serale di farmaci antipertensivi dovrebbe essere evitata. L’obiettivo è prevenire un calo eccessivo della pressione notturna che potrebbe, paradossalmente, accelerare la progressione della malattia oculare.
Conclusione
Come abbiamo visto, la lezione più grande delle nuove linee guida è che la gestione dell’ipertensione richiede uno sguardo più ampio e dinamico. Non basta più “conoscere il proprio numero”, ma è necessario comprendere il proprio profilo di rischio personale nell’arco delle 24 ore, riconoscendo che la vera battaglia per la salute del cuore si combatte tanto di notte quanto di giorno.
Il messaggio più importante è l’importanza di un dialogo aperto e informato con il proprio medico. Portate queste nuove conoscenze al vostro prossimo controllo, fate domande e partecipate attivamente alle decisioni che riguardano la vostra salute. Superare le vecchie credenze non è solo un esercizio di curiosità, ma un passo concreto verso una vita più sana e consapevole.
Quale di queste scoperte ti ha sorpreso di più e quale argomento vorresti discutere al prossimo controllo con il tuo medico?
Scopri di più da Cardiologo online
Abbonati per ricevere gli ultimi articoli inviati alla tua e-mail.